一副龙胆泻肝汤,居然能治湿疹、疱疹和神经性皮炎!
发表于 2021-05-13 皮肤病科
62845人已读
导读:在皮肤病的致病因素中,湿热之邪致病的因素很常见,所占比例比较大。湿热之邪致病的特点表现为疱疹、水疱、糜烂、渗出、瘙痒、胸闷、纳呆、四肢困倦、舌红,苔黄腻,脉滑数,病程缠绵难愈,反复发作等,中医辨证为湿热内蕴型,治疗以清热利湿为主,大多数可选用龙胆泻肝汤急性治疗,体现了异病同治,一方多用的思想。

壹
连某,男,40岁。2个月前患者偶觉颈部皮肤不适,抓之瘙痒,愈痒愈抓,愈抓愈痒,颈部皮肤渐肥厚,自购“皮炎平”“无极膏”等外用,用药时有效,停药即复发。现症见:颈部“皮癣”,瘙痒,急躁易怒,睡眠欠安,纳可,二便调。检查:颈部两侧苔藓样病变,约手掌大小,色红,其纹理呈席纹状。舌脉象:舌质红,苔薄黄,脉弦。
中医诊断:摄领疮(肝火上炎);西医诊断:神经性皮炎,以清肝泻火为治法,具体药物组成:龙胆草6g,栀子10g,生地黄60g,甘草10g,丹参·20g,黄芩10g,钩藤15g,蝉蜕10g,牡丹皮15g,生白芍30g,刺蒺藜20g,炒酸枣仁30g。
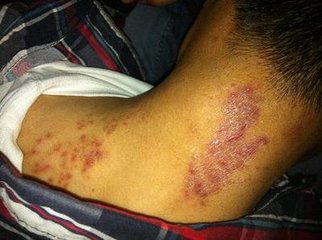
二诊:服上药7剂,未见明显效果,原方加菊花10g,夏枯草15g,暂不用外用药。三诊:服上药10剂,皮损颜色变暗红,仍瘙痒,二诊方加龙骨30g,牡蛎30g。告知患者病已好转,要坚定信心,仍不用外用药。四诊:服上药15剂,皮损颜色基本恢复肤色,三诊方继服,外用蜈黛软膏。
五诊:服上药10剂,瘙痒减轻,皮损变薄,情绪较平稳。舌质淡红苔薄白,脉缓。处方:当归15g,生白芍30g,生地黄30g,黄芩10g,牡丹皮15g,钩藤15g,蝉蜕15g,桑叶15g,菊花15g,沙参15g,甘草10g,炒酸枣仁30g,龙骨、牡蛎各30g,合欢皮15g,外用复方氟轻松酊,每日2次。六诊:服上药10剂,皮损变平,痒止,眠安,予氯倍他索乳膏1支,外用5天以巩固之。
按语:此例神经性皮炎因肝火上炎为患,故初诊、二诊、三诊、四诊皆投以大剂清肝泻火之品以直折肝火,五诊肝火已平,故投养血柔肝、疏风清热、潜阳安神之品,同时外用具有剥脱作用的复方氟轻松酊。六诊病愈,仍投以激素乳膏外用以巩固之。
病发初期,病情进展,肝火内盛,仅投以清肝泻火之剂龙胆泻肝汤内服以治其本,不用外用药,缘何急不治标反治其本,其原因有二:病发于外而本于内,外用药作用于局部,虽然止痒快之特点,但内火不平,肝火炽盛,此时如用温和之外用药,无异于隔靴搔痒,如用刺激性强之外用药,则易激惹病情,导致泛发;再者此期病情进展,皮损浸润,绝不能用皮质激素类软膏,因为皮损反应内在的病变,是辨证的眼目,涂擦激素软膏,可使皮损迅速好转,而掩盖症状,使辨证更为困难,且停药后病情反跳更严重,必须等到病情稳定,皮损不再发展时,方可应用。皮损进入稳定期的标志是皮损颜色变为肤色或暗褐色,此时可根据皮损厚薄加用皮质激素软膏或角质剥脱剂,使皮损迅速好转痊愈,且远期疗效稳定。
贰
杜某,男,68岁。患者1周前自觉左下肢疼痛不适,到本院就诊,按腰腿疼痛给予针灸治疗,病情未见好转,后因右小腿和右足部起红斑水疱伴灼热疼痛再次就诊,诊断为“带状疱疹”,给予药物治疗(具体药物不详),未见好转。患者右下肢见大片红斑,簇集性水疱,汇集成片状,沿单侧神经分布,前后未超越正中线,伴灼热针刺样疼痛,食欲不振,纳差,心烦失眠,急躁,头晕头痛,二便可。
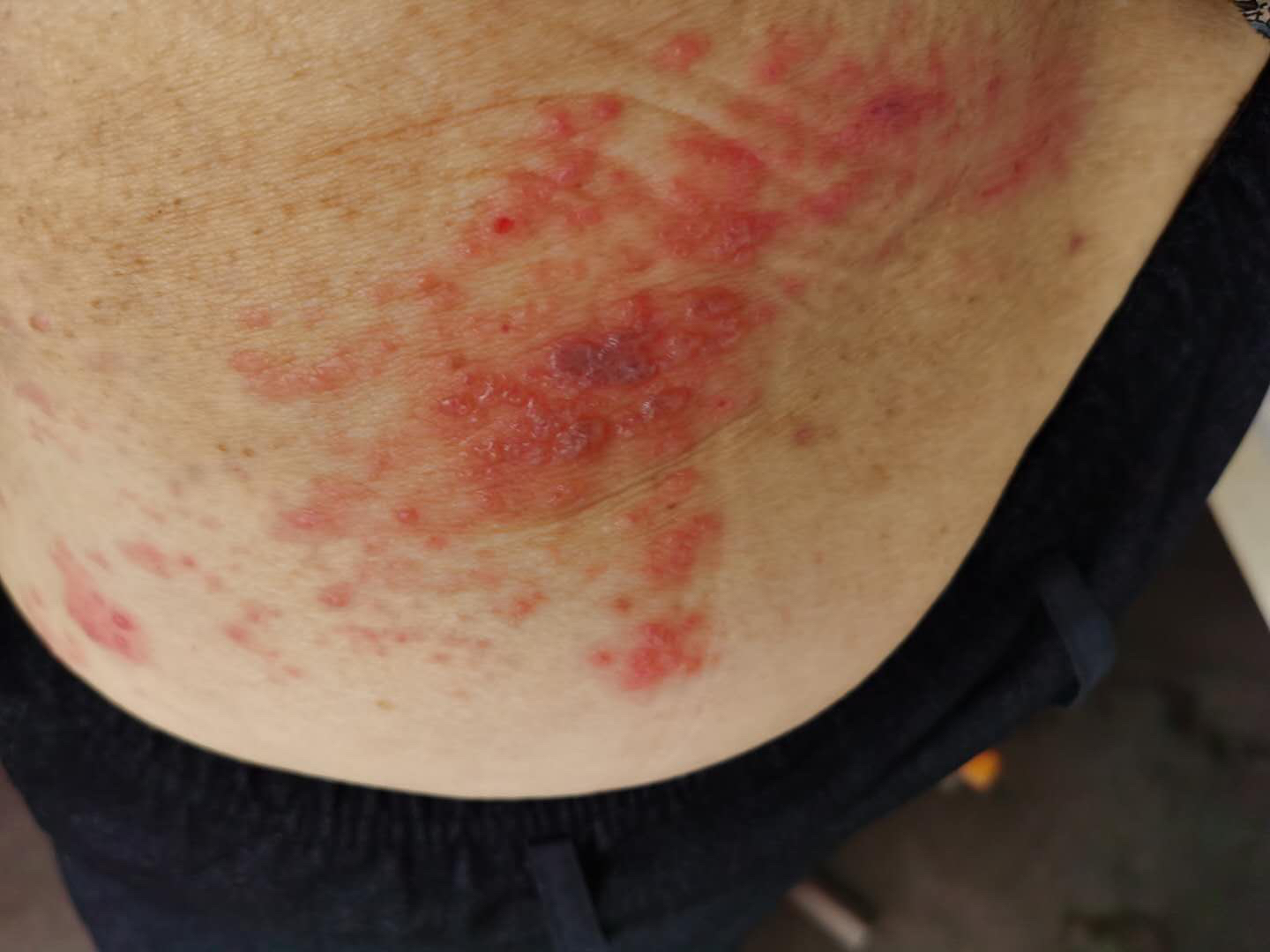
中医诊断:蛇串疮(肝经郁热);西医诊断:带状疱疹。以清泻肝胆湿热,行气通络止痛为治法,具体药物组成龙胆草10g,黄芩15g,栀子15g,车前子30g,当归15g,生地黄30g,柴胡10g,板蓝根30g,木瓜10g,炒延胡索30g,白芍30g,甘草10g,香附15g,薏苡仁30g,马齿苋15g,川牛膝15g,川楝子15g,香附15g。
二诊:服药1周,皮疹大部分消退,仍觉疼痛不适,中药于原方去黄芩、栀子、大青叶,加僵蚕10g,全蝎10g,香附10g,丝瓜络10g。
三诊:服药1周,皮疹消退,疼痛消失,病情痊愈。
按语:
带状疱疹是由水痘-带状疱疹病毒感染所致的急性疱疹性皮肤病,主要是病毒侵犯神经而引起的神经疼痛。此例患者急性起病,右下肢起大片红斑,簇集性水疱,汇集成片状,沿单侧神经分布,前后未超越正中线,伴灼热针刺样疼痛,辨证为肝胆湿热型,治疗以清泻肝胆湿热,行气通络止痛为法,以龙胆泻肝汤加减,用药1周,皮疹、热邪消退,出现气滞血瘀之象,去黄芩、栀子、大青叶,加僵蚕10g,全蝎10g,香附10g,丝瓜络10g,以活血化瘀、祛风通络止痛,辨证准确,药到病除。
叁
马某,男,82岁。患者1个月前无明诱因全身陆续出现红斑丘疹,自觉瘙痒不适,在社区门诊按过敏给予抗过敏治疗,具体药名药量不详,疗效欠佳。皮疹逐渐蔓延,颈部、腹部、后背也出现红色斑丘疹,伴糜烂、渗出,曾按红皮症在外院住院治疗,给予抗组胺药物,外用药等治疗,病情好转出院。出院后因停药病情复发,遂来本院就诊。现症见:全身皮肤潮红脱屑,伴抓痕、结痂,自觉剧烈瘙痒,心烦急躁,口干,失眠,大便干,小便黄,舌质红,苔黄,脉数。检查:全身皮肤潮红脱屑,伴抓痕、结痂。
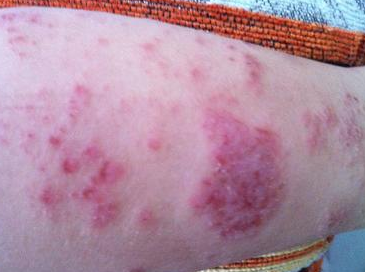
中医诊断:湿疮(湿热蕴肤);西医诊断:泛发性湿疹样皮炎,以清热利湿、解毒止痒为治法,以龙胆泻肝汤合五味消毒饮加减,具体药物组成:龙胆草10g,黄芩10g,栀子15g,当归15g,生地黄20g,石膏20g,知母10g,薏苡仁30g,茯苓15g,蒲公英15g,紫花地丁15g,野菊花15g,玄参15g,徐长卿30g,威灵仙10g,生龙骨30g,生牡蛎30g,苦参15g,蒺藜20g,茜草20g,甘草10g。
二诊:服药后出现腹泻,皮疹未见好转,四肢水肿,小便量少。自觉瘙痒难忍,处方调整如下:当归20g,丹参20g,龙胆草12g,黄芩15g,苦参15g,防风10g,徐长卿30g,地肤子15g,蛇床子15g,车前草15g,泽泻15g,冬瓜皮30g,薏苡仁30g,滑石20g,砂仁6g,甘草6g。
三诊:服药10d,全身皮疹变暗,瘙痒减轻,双手足部皮肤皲裂,脱屑,瘙痒难忍,处方如下:当归30g,火麻仁30g,白及30g,艾叶30g,侧柏叶30g,苦参30g,透骨草30g,花椒30g,白鲜皮30g。
四诊:用药1周,皮疹大部分消退,瘙痒明显减轻,病情好转,继续巩固治疗2周,病情痊愈。
按语:湿疹是常见的变态反应性皮肤病,湿疹的病因病机为患者先天禀赋不足,后天失于调养,嗜食辛辣之品,伤及脾胃,脾失健运,湿热内蕴,外溢肌肤而致,日久会化燥伤阴,肌肤失养。此例患者初期辨证为湿热型,治疗以清热利湿解毒止痒为法,以龙胆泻肝汤合五味消毒饮加减,经治疗后湿热之象已去,出现手足皲裂,脱屑,瘙痒不适,辨证为血虚风燥,故给予养阴润肤止痒药物巩固治疗。
结语:在采用龙胆泻肝汤为基本方治疗皮肤病的同时,根据不同的疾病,结合现代医学对疾病的认识,给予不同的药物,如西医认为带状疱疹是由水痘-带状疱疹病毒感染引起的,故在龙胆泻肝汤的基础上加大青叶、板蓝根、薏苡仁、紫草等清热解毒的药物。西医认为湿疹是一种变态反应性皮肤病,故在龙胆泻肝汤的基础上加徐长卿、威灵仙、苦参、地肤子以除湿解毒止痒。
皮肤病不单单是皮肤的疾病,“有诸内必形诸外”,也是内科疾病在皮肤上的表现,与人体的五脏六腑、气血津液密切相关,治疗要内外兼治。临证时,在服用龙胆泻肝汤的基础上结合中药塌渍、拔罐疗法、放血疗法、火针治疗等外治疗法,使药物直达病所,取效迅速,内外结合,标本兼治,促成疾病的早日治愈。
- 手湿疹
@著作权归作者所有,未经许可不得转载
免责声明



