皮肤瘙痒肿么破?
发表于 2016-04-22
72606人已读
编者语:瘙痒是人体一种很常见的反应,大多数人都认为是由于皮肤疾病引发的。实际上,引起瘙痒的原因很复杂,涉及多个方面。那么都有哪些原因呢?如何才能有效止痒?看 @昡铁重剑 教你的实用方法,让你不再因皮肤瘙痒,而烦躁不堪。原文如下:
瘙痒只是皮肤病吗?
文:昡铁重剑(欢迎转发,请勿转载)
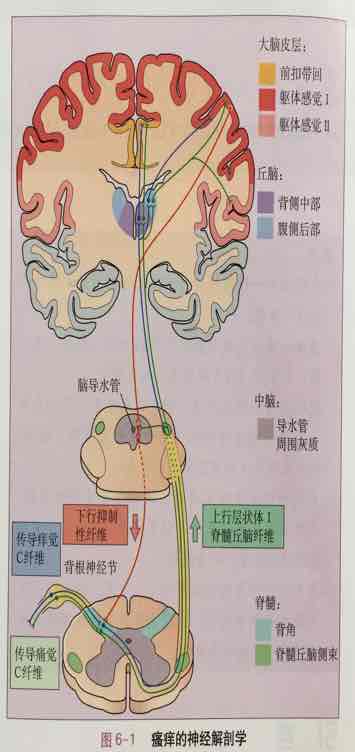
既往认为,瘙痒和疼痛可能是身体对刺激作出的同一类感受反应,在一个敏感度以下表现为瘙痒,以上则表现为疼痛。但两者的反应模式不同:①疼痛诱发屈肌反射,瘙痒引起搔抓反射;②吗啡能止痛但可产生瘙痒;③皮肤温度升至41℃可以止痒,但不止痛;④除去表皮和真皮的上部,可消除瘙痒,但不能去除疼痛。
随着神经生理学研究的发展,科学家发现瘙痒和疼痛其实是两种独立的反应:两者通过不同的神经纤维传导,有不同的刺激模式甚至不同的神经感觉受体,只是因为传导痛觉和痒觉的神经所走的通路接近、激活的大脑区域相似,才产生这种相近的感觉。抓搔能止痒,本质是抓搔引起的疼痛干扰了瘙痒信号的传递;但越抓却越痒,本质是抓搔引起大脑释放的镇痛物质--血清素(5-HT)导致的,血清素与特定的血清素受体(5-HT1A)结合后,随之激活脊髓中的瘙痒受体,加剧了瘙痒。
瘙痒的病因很复杂,但总体来看可以分为两大类:一是原发于皮肤的;一是继发于其它组织器官的疾病,或是作为其它组织器官疾病的表现之一。医学上把瘙痒又大致分为五类原因,所有瘙痒都是以下一种或多种原因导致的:
1、皮肤源性瘙痒(由皮肤炎症或损伤介导的瘙痒)
2、神经病性瘙痒(由于感觉神经传入通道中发生病理改变而引起的瘙痒)
3、神经源性瘙痒(起源于中枢,但没有神经损伤而在神经系统中产生的痒感)
4、精神性瘙痒(由于精神、心理异常所引起的瘙痒)
5、混合性瘙痒(由上述两种或两种以上的机制引起的瘙痒)
皮肤科最常见的痒是第1类,属于皮肤过敏或炎症的症状之一。过敏是怎么导致瘙痒的呢?我们体内有种细胞称为肥大细胞,它 的胞浆内有很多嗜碱性颗粒,这些颗粒一但释放到细胞外,与不同的受体结合,就可导致身体出现 多种过敏或炎性症状,而其中一些颗粒与受体结合后刺激神经末梢的痒觉感受器,也就导致了瘙痒。从生存优势上看,包括瘙痒在内的过敏症状, 均是免疫系统在数百万年间 进化而来的结果 ,在现代医学 (尤其是抗生素) 出现之前,就靠这套系统抵御各种寄生虫、细菌、病毒等微生物的侵袭,其中 幸存下来的,才成为了我们的祖先。只是在现代医学尤其是抗生素、疫苗 出现后,我们这套火力强大的系统一时还无法适应,会把某些对身体无害 的 外来物质或该物质躲藏的器官组织当成敌人展开攻击 ,这种反应轻则只是引发一过性的不适感,重则可引发多组织器官损害,甚至危及生命。
跟开门需要钥匙一样,肥大细胞也有个叫"lgE"的钥匙,当它找到肥大细胞表面匹配的钥匙孔后,就能引发肥大细胞"开门"释放颗粒。这些颗粒中势力最大的一类称为"组胺",另一类各色喽啰则属于"非组胺"类,后者的颗粒不限于肥大细胞来源,但只要不是组胺,也习归入非组胺类颗粒 。下面我们来了解下它们:
组胺
源自组氨酸,以颗粒形式储存于肥大细胞中(另外也有少量存在于嗜酸细胞和血小板中)。它主要在皮肤中代谢,具有改善认知能力、抗癫痫作用。其受体已知的有4种:
H1受体主要分布于皮肤和黏膜的血管内皮细胞、平滑肌细胞、神经元及免疫细胞表面,兴奋后可导致皮肤血管扩张、平滑肌收缩、痛觉敏感增加、心房收缩增强、房室结传导减慢。
H2受体主要分布于胃壁细胞表面,兴奋后可致胃酸分泌增加、心室及窦房结收缩加强、心率增快。
H3主要分布于脑内的组胺能神经元表面,受体兴奋后发挥负反馈调节作用,可调节组胺、乙酰胆碱等神经递质的释放。
H4受体是新发现的组胺受体,其高度表达于与炎症反应有关的组织和造血细胞中。其生理作用主要是参与粒细胞的分化,介导肥大细胞和嗜酸性粒细胞的趋化,增强炎症前活性。
由于组胺在常见的过敏反应中起主导作用,所以抗组胺药也成为治疗过敏反应中的一线用药。临床上常用的抗组胺药可分为三代:
一代包括扑尔敏、赛庚啶、苯海拉明、非那根等,它们的优点是价格便宜、疗效可靠,但因具有明显的中枢抑制和抗胆碱作用,可引起嗜睡、幻觉、口干、瞳孔散大等不良反应,且作用时间短,每天需服药2∼4次,使其应用受到了一定的限制。
二代包括氯雷他定、西替利嗪、咪唑斯汀等,药效与第一代相近或强于第一代,具有镇静作用小,无抗胆碱作用等优点,且作用时间长,口服1或2次/d,提高了患者的用药顺应性。
三代包括左西替利嗪、非索非那丁、地氯雷他定和乙氟利嗪等,具有对心脏传导阻滞无影响、与其他药物相互作用小等显著优点,是更安全的新型抗组胺药。
要注意的是使用前需注意婴幼儿及孕妇、哺乳期妇女的安全性。目前FDA批准用于6月以上婴儿的抗组胺仅有三种:西替利嗪、左西替利嗪、地氯雷他啶。孕妇和哺乳期妇女的服药安全性同样建议参考FDA的孕妇和哺乳期用药安全等级。
但是,很多时候单用抗组胺药效果并不明显,原因之一是某些疾病的瘙痒根本没有组胺的作用,比如特应性皮炎、银屑病、尿毒症;原因之二是因为抗组胺药的作用机制是与组胺竞争结合受体,特别是阻止H1受体从活化状态向非活化状态转变而起效的,并不能阻止整个过敏反应链,甚至有时还竞争不过组胺,所以对于严重的过敏反应,不但需要加大剂量或与不同分子结构的抗组胺药联合使用,还要结合肥大细胞稳定剂、非组胺类过敏粒子抑制剂甚至非特性免疫抑制剂联合使用。对危及生命的过敏性休克,需首先使用肾上腺素。
非组胺类
1、P物质. 这是一种致炎性神经肽,由11个氨基酸组成,产生于神经节背根,由感受伤害的神经纤维A和C转运到外周感受器发挥作用。它能使肥大细胞脱颗粒,引起瘙痒和皮肤红斑、水肿、炎症,并释放白介素-1、前列腺素和溶酶体酶,但很快在真皮中降解。另外P物质还可诱导产生前列腺素和白三烯。0.025~0.075%辣椒素可拮抗、耗竭p物质而止痒。
2、前列腺素.其致痒作用较弱,但与异位性皮炎的瘙痒呈剂量依赖性,也是结膜瘙痒的主要过敏原,可增强组胺的诱发的痒感。PGE2被证实对正常或特应性皮炎患者皮肤均有较弱的致痒作用,呈剂量依赖性。
3、5-羟色胺. 人类皮肤中不含此介质,它在肠嗜铬细胞及神经元中合成,由色氨酸羟化和脱羧而成。一般储存于肠嗜铬细胞、血小板、脑细胞内,很少参与过敏反应,但在淤胆型瘙痒、尿毒症患者、吸毒者、精神病患者中却是致痒的主要介质。它在增生性瘢痕中含量亦增加(烧伤患者多见),亦可诱发中枢致痒作用。5-羟色胺拮抗剂如恩丹西酮、昂丹司琼、加巴喷丁、纳洛酮可缓解此类瘙痒;赛庚啶、氯丙嗪除可对抗5-羟色胺介导的瘙痒或消化道症状外,还能对抗皮肤炎性渗出物中的组胺的作用。
4、白三烯B4. 它是皮肤瘙痒的重要内源性介质,可提高C类神经纤维(传递瘙痒的特异性神经纤维)兴奋性,在变应性结膜炎、哮喘中常见;其抑制剂孟鲁司特可有效拮抗此介质引发的瘙痒。
5、白介素. 白介素-2在肿瘤、湿疹、银屑病患者的皮损中含量高,使用重组白介素-2治疗肿瘤患者时,常可引起皮肤发红和瘙痒;白介素-4可诱发类似异位性皮炎的瘙痒;白介素-6在结节性痒疹皮损处神经纤维中的免疫活性升高。
6、阿片样肽. 内源性阿片样肽与胆汁性淤积性瘙痒相关,可增强5-羟色胺的释放,抑制神经元去甲肾上腺素再摄取,对中枢及外周均有致痒作用。阿片受体拮抗剂如纳曲酮(血透患者瘙痒)、纳洛酮、纳美酚、熊去氧胆酸等可拮抗此类瘙痒。
7、胃促胰酶、类胰蛋白酶. 它们均可令C类神经纤维激活,导致局部神经肽/P物质释放而致痒。
8、香草基衍生物. 皮肤感觉神经纤维存在一种香草基衍生物受体。外源性辣椒素、内源性大麻酚、42摄氏度以上环境均可激活香草基衍生物受体,导致感觉神经纤维释放P物质和降钙素基因相关肽,引发瘙痒。
9、胆碱能神经递质. 已证明异位性皮炎皮损内注射乙酰胆碱后可激活M3受体引发瘙痒。
10、神经生长因子. 可引起皮肤外周和中枢痒感的敏化,在结节性痒疹中皮损中的表达增多,导致局部神经增生。
11、神经营养素. 这是一种角质形成细胞来源的细胞因子,在炎症时表达增多。可引起皮肤外周和中枢痒感的敏化,在异位性皮炎皮损中表达显著升高。
12、蛋白酶及其受体. 异位性皮炎患者的蛋白酶受体2在传入性神经纤维末梢中的表达明显增多,此受体为参与神经源性瘙痒的重要受体,提示可能在炎症性皮损中蛋白酶是重要的致敏介质。
13、血小板激活因子. 其拮抗剂可显著减轻异位性皮炎患者瘙痒症状。
14、钙磷代谢产物. 甲状旁腺切除术是缓解继发性甲状旁腺肥大性瘙痒的有效手段,经线性回归分析发现,钙磷代谢产物是影响患者术后瘙痒程度的唯一指标。
其它还有羟乙基淀粉、肿瘤坏死因子……看晕了没?瘙痒真的不止是皮肤病那么简单,一个合格的皮肤科医生必须至少先是合格的内科医生。
外用止痒的方法/药物
a、冷却剂(0.5~2%薄荷、酒精、石碳酸、樟脑)
b、局麻药(利丙双卡因乳膏、利多卡因凝胶等)
c、非甾体类抗炎药(吲哚美辛酊剂、液体阿司匹林制剂等)
d、皮质类固醇外用剂
e、抗组胺药(5%多塞平乳膏)
f、辣椒碱素
g、低PH值的清洁剂和润滑剂。干燥症、尿毒症、特应性皮炎表面PH值较高,适用本制剂。
重点提一下樟脑,除了止痒剂外,它还在很多防晒剂中有添加。现在的合成樟脑主要成为是"对二氯苯",难溶于水,不易被土壤生物分解。与许多芳香烃类相同,对二氯苯是脂溶性的,并会在脂肪组织中积累。它在中国、澳大利亚、日本是允许添加于防晒霜中的;但美国FDA不批准使用;欧洲研究认为合成樟脑对甲状腺有毒性,要求用量不得超过4%。美国卫生和公共服务部(DHHS)和国际癌症研究机构(IARC)认为对二氯苯是一种致癌物质,虽然没有足够的证据。所以,安全起见,樟脑类止痒剂不建议长期、大面积使。
人体与瘙痒相关的有两种冷受体:1.寒冷和薄荷激活通道TRPM8(CMR1)受体,2.需要更低温度激发的ANKTM1(TRPA1)受体;降低皮肤温度就可以止痒,所以其实你也可以选择冰敷。
彩蛋:针对一些难治性瘙痒的一二线药物(非专业的读者可以跳过此段了)
*胆汁淤积症:阿片受体拮抗剂首选,如纳曲酮(血透患者瘙痒)、纳洛酮(首选,但短效)、纳美酚、熊去氧胆酸、利福平、丙泊酚等。
*尿毒症:首选口服加巴喷丁、沙利度胺、外2.2%r-亚麻酸、口服活性炭、窄谱/广谱UVB,次选5-HT拮抗剂如恩丹西酮(枢复宁)、昂丹司琼(5-HT3受体拮抗剂)、纳曲酮、含水量高的保湿剂等。肾移植可能是最有效的方法。
*恶性肿瘤相关瘙痒:帕罗西汀、塔扎平(二线)、布托唯诺(二线)。
*血液病相关性瘙痒:阿司匹林对真红细胞增多症性瘙痒有效,窄谱UVB、PUVA、帕罗西汀(
选择性5-HT再摄取抑制剂,二线)、氟西汀(二线)、普瑞巴林(三线)。
*尾声
在经验性使用抗组胺药治疗失败后,很多皮肤医生可能陷入无法可施的困境而倾向于加用激素类药物或求助于传统医药。我想说的是,千万别看轻你接受的现代医学教育。除了治疗手段的先进性,它更重要的是帮你树立了正确的探索、解决问题的思维方式,这种在方法学上的先进性才是现代医学与传统医学的分水岭。纵然现代医学方法还不能解决所有问题,也不应在巫术里找答案,相信医学科学,它是目前我们所能找到的探索疾病本质的最佳方法。
文:昡铁重剑(欢迎转发,请勿转载)
附部分参考文献:
Yan-Gang Sun,Zhou-Feng Chen.A gastrin-releasing peptide receptor mediates the itch sensation in the spinal cord.Nature July 25, 2007, advance online publication.
Yano, Jessica M., et al. "Indigenous bacteria from the gut microbiota regulate host serotonin biosynthesis." Cell 161.2 (2015): 264-276.
Twycross R,Greave MW,Handwerker H,et al.Itch:Scratching more than the surface[J].QJM,2003,96:7-26
MW Greaves,PD Wall.Pathophysiology of itching[J].Lancet,1996,348:938-940
Weidner C,Klede M,Rukwied R,et al.Acute effects of substance P andcalcitonin gene-related peptide in human skin-a microdialysis study[J].J Invest Dermatol,2000,115:1015-1020
Neisius U,Oisson R,Rukwied R,et al.Prostaglandin E2 induces vasodilation and pruritus,but no pritein extravasation in atopic dermatitis and controls[J].J Am Acad Dermatol,2002,47:28-32
Balaskas EV,Bamihas GI,Karamouzis M,et al.Histamine and serotonin in uremic pruritus:effect of ondansetron in CAPD-pruritus patients[J].Nephron,1998,78:395-402
Darsow U,Scharein E,Bromm B,et al.Skin testing of the pruritogenic activity of histamine and cytokines(interleukin-2 and tumour necrosis factor-alpha) at the dermal-epidermal junction[J].Br J Dermatol,1997,137:415-417
Yosipovitch G,Greaves MW.Schmelz M Itch[J].Lancet,2003,361:690-694
Stander S,Steinhoff M.Neurophysiology of pruritus:cutaneous elicitation of itch[J].Arch Dermatol,2003,139:1463-1470
D.M. Bautista et al., "The menthol receptor TRPM8 is the principal detector of environmental cold," Nature, published online May 30, 2007.
@著作权归作者所有,未经许可不得转载
免责声明